Høje glukoseniveauer er stressende og ofte svære at forstå. Stigninger i vores glukoseniveauer forårsages ikke kun af vores indtag af kulhydrater fra mad og drikkevarer. Hvis dette var tilfældet, ville glukosestyring bestå af en matematisk beregning, som vi kunne kompensere helt præcist for.
Situationen kompliceres af det faktum, at kroppen normalt lagrer kulhydrater i musklerne, nyrerne og leveren i form af glykogen, der er klar til at blive frigivet i blodet efter behov. Det er ofte umuligt at vide, hvornår kroppen vil frigive glukose fra disse lagre, og det er derfor, at det er svært at holde glukoseniveauerne inden for målområdet hele tiden.
Der er mange årsager og forklaringer på høje glukoseværdier (hyperglykæmi, også kaldet “hyper-forekomster”) i løbet af dagen. Hvis du gerne vil finde mulige matchende årsager, kan du skelne mellem værdierne før og efter, at du har spist, for at gøre analysen af dette nemmere.
Årsager til hyperglykæmi før spisning
For lidt basalinsulin
Hvis dine glukoseværdier er normalt høje selv før spisning, bruger du muligvis for lidt basalinsulin, særligt hvis du kan udelukke et foregående måltid som årsagen til de høje værdier. Der skal bruges basalinsulin for at kompensere for den kontinuerlige frigivelse af glukose fra leveren og nyrerne, hvilket sikrer energitilførsel til kroppen mellem måltider. Det kan skyldes forskellige faktorer, at insulinbehovet varierer over tid, så det er vigtigt at kontrollere dit behov for basalinsulin med jævne mellemrum, hvis du har høje niveauer.
Dit insulinbehov kan somme tider ændre sig midlertidigt pga. faktorer som f.eks. stress, infektioner, feber, allergier, menstruationscyklus eller kortisonbehandling. En stigning i dit behov for basalinsulin kan dog også ske langsomt med tiden, f.eks. hvis du har taget på i vægt, når du bliver ældre, eller hvis du oplever hormonændringer, som f.eks. overgangsalderen.
💡Uden et CGM-system ville du skulle springe måltider over og måle dit blodsukker hver time for at registrere en utilstrækkelig tilførsel af basalinsulin. Med en CGM-løsning har du kontinuerlige glukosemålinger, og du og dit sundhedspersonale kan så have nok data til at registrere, om der ikke tilføres nok basalinsulin. Hvis du bemærker, at dine værdier er høje, før du spiser, eller at dine glukoseværdier stiger, selvom du ikke har indtaget nogen kulhydrater, skal du rådføre dig med dit diabetesteam for at finde ud af, om der er brug for at justere din behandling.
Stress
Nogle gange er vi meget opmærksomme på stress, men andre gange kan vi være stressede over ting uden at bemærke det. Når vi er stressede eller oplever alvorlig mental stress, skal vores hjerne bruge op til 30% mere energi, og vores krop frigiver stresshormoner, så som adrenalin, noradrenalin og kortisol, og frigiver efterfølgende også glukagon. Disse hormoner hjælper med at sikre tilførsel af glukose i kroppen ved at gøre os mindre følsomme over for effekten af insulin og bevirker, at leveren og nyrerne frigiver mere glukose i blodet. Denne endogene frigivelse af glukose (dvs. af kroppen selv) kan ses som en form for særligt kraftige glukoseudsving i din CGM-trendgraf med stigninger på op til 59,4 mg/dL (3,3 mmol/L) på 20 minutter.1 I tilfælde af akut stress kan du ofte se dine glukoseværdier stige i CGM-grafikken parallelt med stressen.
💡Overvej, hvordan du kan reducere eller undgå stressfaktorer. Hvis du er påvirket af stress i en længere periode, skal du tale med dit diabetesteam om, hvorvidt og hvordan du kan justere din insulindosis i henhold til det øgede behov, når du oplever stress. Du skal huske, at glukoseniveauerne kun er midlertidigt øgede pga. frigivelsen af glukose fra leveren. Når leveren genopfylder sit glukoselager, falder disse værdier igen. Derudover fungerer insulinen bedre igen, når stresshormonerne er aftaget.
Sygdom eller infektioner
Når du har en infektionssygdom, der involver feber og generel utilpashed, frigiver kroppen flere stresshormoner end normalt. Hormoner, som f.eks. kortisol, adrenalin, noradrenalin, væksthormon, og glukagon, forårsager en skarp stigning i glukoseniveauet. Denne stigning resulterer i et større insulinbehov. Hvis din temperatur er over 38°C, stiger behovet for insulin ofte med 25%, og hvis din feber er over 39°C, kan det til og med stige til over 50% sammenlignet med behovet før sygdommen. Personer med høj feber oplever dog ofte mistet appetit (der potentielt resulterer i lavere indtag af kulhydrater), og de har derfor brug for mindre måltidsinsulin.
Der er ikke kun feberinfektioner, der øger behovet for insulin. Såkaldte stumme infektioner, som f.eks. gingivitis (betændt tandkød), kan også have denne effekt. Hvis det ofte bløder fra dit tandkød, skal du tale med din tandlæge for at finde ud af, om du har periodontitis (tandkødssygdom). Behandlingen af denne sygdom vil ofte forbedre glukoseværdierne.
💡Dit CGM-system er yderst nyttigt, hvis du er syg, da det giver dig mulighed for at overvåge ændringerne i dine glukoseværdier omhyggeligt. På dage, hvor du er ekstremt syg, anslår litteraturen, at selv værdier over 160,2 mg/dL (8,9 mmol/L) kan tolereres. For at klare dig gennem sygdommen skal du kontrollere dine glukoseniveauer og foretage korrektion med korttidsvirkende insulin efter behov. Hvis den tilførte insulin ikke er nok, kan der være en risiko for, at din krop producerer for mange ketoner, hvilket øger risikoen for at udvikle en alvorlig tilstand kaldet diabetisk ketoacidose. For at overvåge denne risiko anbefales det at måle ketoner hver 4. til 6. time .
Menstruationscyklus
Nogle kvinder oplever, at deres menstruationscyklus påvirker deres glukoseværdier hver måned. Hormonerne østrogen og progesteron, som har stigende niveauer i dagene op til menstruationen, øger kroppens resistens over for insulin. Denne resistens kan medføre, at glukoseværdierne stiger, og at der er behov for mere insulin. Dette øgede behov falder igen inden for de første få dage af menstruationen i takt med, at hormonniveauerne falder.
💡Hvis du har mistanke om, at der er en forbindelse mellem din menstruationscyklus og dine forhøjede værdier, skal du kontrollere dine glukoseværdier mere nøje 1–3 dage før menstruationen og tilføre korrigerende insulin for de forhøjede værdier. På de første dage af menstruationen når insulinbehovet kan være faldet lidt, kan det hjælpe at reducere din måltidsinsulin en smule.
Årsager til hyperglykæmi efter spisning
Forkert kulhydratforhold eller insulinsensitivitet
Hvis du gentagne gange registrerer forhøjede glukoseværdier efter det samme måltid, kan forholdet mellem insulin og kulhydrater være for lavt. Med en almindelig måltidsrytme, hvor du spiser på de samme tidspunkter hver dag, er det nemt at identificere almindeligt høje glukoseværdier i den ambulatoriske glukoseprofil (AGP) efter et bestemt måltid. Læs “Forklaring af AGP-rapporten” for at få flere oplysninger.
💡Med en optimal dosering af insulin før spisning skal de stigende glukoseværdier efter spisning være på linje med den insulinpåvirkning, der forekommer.
Du kan bruge din CGM-graf til at kontrollere, om følgende angivelser normalt gælder for dig:
- Hvis du injicerer en korttidsvirkende insulinanalog for et måltid, skal din glukoseværdi sådan ca. være omkring det samme 3–4 timer, efter at du har spist, som den var, før du spiste.
- Når du bruger en korttidsvirkende insulinanalog ved den optimale dosis, skal glukoseværdien 2 timer (eller ca. 3 timer med almindelig insulin) efter, at du har spist, være ca. 30 mg/dL (1,7 mmol/L) højere end før.
- Derudover må værdien ideelt set ikke overstige 180 mg/dL (10 mmol/L), efter at du har spist.
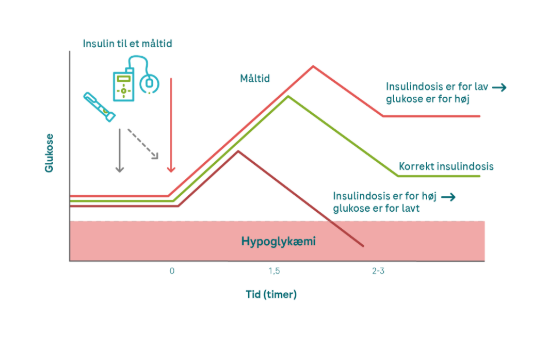
Underestimeret kulhydratmængde
💡Det er svært at estimere, hvor meget kulhydrat et måltid indeholder. Selv med meget øvelse og erfaring kan du stadig ramme forkert, hvis du spiser en ny ret eller mad, der indeholder ukendte ingredienser. Konsekvenserne ved fejlvurderingen er tydelige. Hvis du beregner en for lav kulhydratmængde, muligvis pga. frygten for hypo-forekomster, vil du injicere for lidt insulin og ende med at have for høje glukoseværdier efter at have spist. Med et CGM-system kan du nemt overvåge ændringerne i dine værdier efter at have spist og opdage, om du har fejlvurderet mængden.
💡Det er altid værd en gang imellem at tage et nærmere kig på kulhydratmængderne. Hvis du spiser hjemme, skal du en gang imellem veje dine portionstørrelser og slå kulhydratmængderne op i de relevante tabeller, apps eller online. For forarbejdede fødevarer skal du kontrollere kulhydratmængden i de angivne ernæringsmæssige oplysninger. Det er besværet værd!
Glemt insulin eller først injiceret efter spisning
En anden almindelig årsag til høje værdier efter spisning er, at man har glemt injektionen før måltidet. Hvis dette sker for dig en gang imellem, er du ikke alene om det. Det sker oftere, end man skulle tro. Hvis du efter at have spist kommer i tanke om, at du mangler at injicere insulin, eller at du generelt kun injicerer insulin efter at have spist, vil du normalt stadig ende med at have høje glukoseværdier, da indtaget af kulhydrater og effekten af insulinen finder sted med for stort mellemrum.
💡Du kan måske lægge din insulinpen i nærheden eller indstille en alarm på din telefon som en påmindelse om, at du skal foretage injektionen, før du spiser.
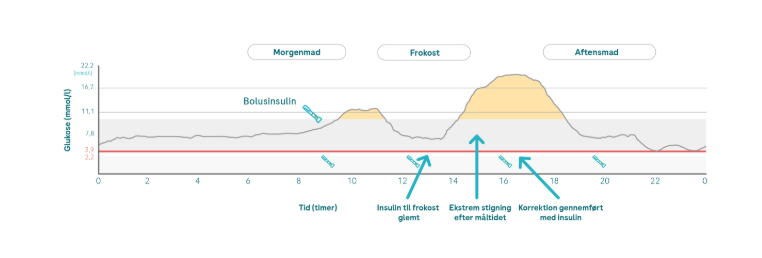
Interval for injektion ved måltid
Intervallet for injektionen ved et måltid er den mængde tid, der går, mellem injektionen af måltidsinsulin og starten på måltidet. Med de almindelige insulintyper, som plejede at være de eneste tilgængelige typer, skulle intervallet for injektionen ved et måltid overholdes meget nøje. Med de korttidsvirkende insulinanaloger, der ofte bruges i dag, troede man i lang tid, at brugen af et interval for injektionen ved et måltid ikke længere var nødvendig. Hvis du dog ser nærmere på din CGM-graf, vil du kunne se, at selvom der bruges en korttidsvirkende insulinanalog, så kan dit glukoseniveau stadig stige kraftigt, efter at du har spist.
Du kan bruge CGM-løsningen til at se præcist, hvor hurtigt og hvor højt din glukoseværdi stiger. Dette afhænger naturligvis også af typen af mad. En hurtig stigning forventes især ved indtag af sukker og hurtigt fordøjelige kulhydrater uden meget fedt eller protein.
💡Det afhænger af følgende faktorer, om du har brug for et interval for injektion ved et måltid, og hvor langt dette skal være:
- Insulin: Jo hurtigere virkende insulinen er, jo kortere kan intervallet for injektion ved et måltid være. Med de meget moderne ultrahurtige insulintyper, der er særligt hurtigvirkende, kan intervallet for injektion ved et måltid helt ignoreres.
- Glukoseværdi: Jo højere glukoseniveauet er før spisning, jo tidligere skal måltidsinsulinen injiceres. Hvis dine glukoseværdier på den anden side allerede er for lave, før du spiser, skal injektionen først foretages efter måltidet.
- Måltid:Afhængigt af den mad, som måltidet består af, vil dine glukoseniveauer blive øget hurtigere eller langsommere. Jo hurtigere kulhydraterne får glukoseniveauerne til at stige, jo større fordel vil du have af at bruge et interval for injektionen ved et måltid.
- Stofskifte: Det samme insulinprodukt kan påvirke to patienter meget forskelligt. Den måde, som kroppen reagerer på måltider på, kan nogle gange variere meget. CGM-løsningen giver dig et klart billede af, hvornår dine glukoseværdier stiger, efter at du har spist. Prøv at bruge et interval for injektionen ved et måltid for at begrænse stigningen i dit glukoseniveau efter spisning til maks. 180 mg/dL (10 mmol/L).
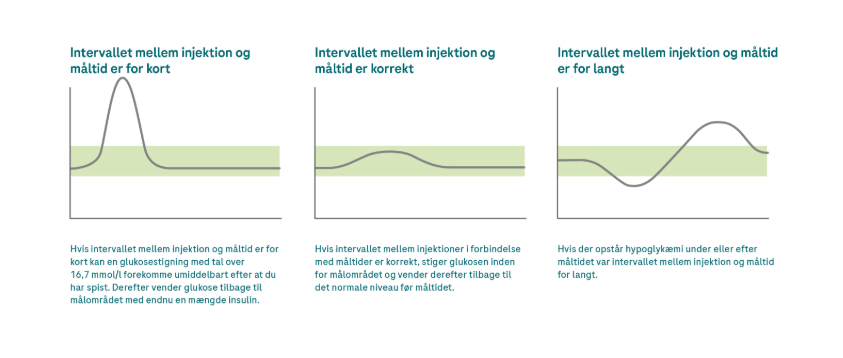
Forekomsten af forskellige intervaller for injektionen ved måltider med forudsætter af, at insulinmængden er korrekt, og der ikke er noget insulin fra den tidligere indgivelse af bolus, der stadig er aktivt.
Snacks
Alle har taget en hurtig snack mellem måltider eller forkælet sig selv med lidt lækkert at spise om aften i sofaen på et tidspunkt. Nogle glemmer ofte at kompensere for disse små og normalt kulhydratrige snacks med insulin, og de foretager derfor ingen injektioner overhovedet, foretager først injektionen med forsinkelse eller prøver at bruge korrigerende insulin senere.
💡Motion kan faktisk skabe balance for den ekstra snack uden brug af insulin. Under inaktive perioder, som f.eks. hvor man sidder foran en computer eller fjernsynet, kræves der yderligere måltidsinsulin selv for meget små snacks, særligt hvis din krop ikke længere selv producerer insulin.
Når du bruger en CGM-løsning er disse stigninger meget nemme at registrere.
Hvis du forsøger at tabe dig lidt, skal du prøve at skære snacks mellem måltider fra og særligt dem, der indeholder kulhydrater.
Ændring af injektionssteder
Mange personer med diabetes har som en vane foretrukne insulininjektionssteder og ændrer ikke disse ofte. Brug af de samme hudområder gentagne gange og genbrug af nålen kan ændre vævet. Dette gælder også for brugere af insulinpumper, som også indsætter infusionssættet det samme sted altid. Nogle vaner kan medføre palpabel hærdning og i nogle tilfælde en tydelig fortykning, også kaldet lipohypertrofi. Hvis du injicerer insulin i en lipohypertrofi, kan insulinkoncentrationen i blodet blive reduceret med en tredjedel sammenlignet med injektioner i sundt væv. Maksimale stigninger i glukoseværdien efter indtagelse af mad er således meget mere udtalte.
💡Føl efter på dine injektionssteder for at kontrollere, om der er gummiagtige hævelser eller ikke-synlig hærdning. Undgå disse steder, indtil vævet er normalt igen, hvilket kan tage flere måneder eller år. Når du skifter til andre injektionssteder, skal du muligvis reducere din insulindosis. Tal om følgende med dit diabetesteam.
Den bedste strategi til at undgå yderligere lipohypertrofi er følgende:
- Skift injektionssted, hver gang du injicerer.
- Brug større injektionszoner på maven og lårene.
- Brug infusionssæt eller en pen med nåle til engangsbrug.
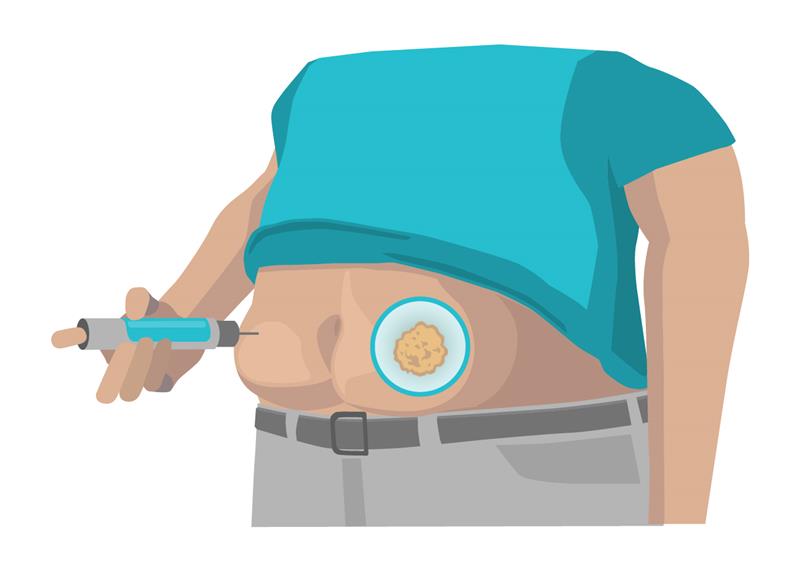
Injektion i lipohypertrofi på maven.




