Livet med din CGM-sensor
Hvad forårsager hyperglykæmi om natten og før morgenmad?
Med hjælp fra denne artikel kan du identificere og forstå årsagerne til hyperglykæmi om natten og morgenen samt få tips til, hvad du skal gøre.
Livet med din CGM-sensor
Med hjælp fra denne artikel kan du identificere og forstå årsagerne til hyperglykæmi om natten og morgenen samt få tips til, hvad du skal gøre.

Nogle gange er det nemt at vide, hvorfor du starter dagen med høje glukoseværdier, eller hvorfor niveauerne er blevet så høje i løbet af natten. Men nogle gange kan værdierne ikke forklares, hvilket kan give dig en fornemmelse af, at dit blodsukker gør, hvad det vil, selvom du har gjort alle de rigtige ting. Formålet med denne artikel er at hjælpe dig med at finde mulige forklaringer på, hvorfor dit glukoseniveau pludseligt stiger, så du bedre kan forstå og forhindre det.
Det er bedst at starte med at måle dine natlige CGM-værdier i starten af natten, dvs. før du går i seng. Er dine værdier, før du går i seng, stadig inden for området, eller starter du allerede natten med høje værdier? Det første vigtigt trin er at være inden for målområdet, dvs. under 180 mg/dL (10 mmol/L), før du falder i søvn1, for at have gode glukoseværdier i løbet af natten.
Hvis dine glukoseværdier alle er for høje selv i løbet af dagen, skal du læse “Hvad forårsager hyperglykæmi i løbet af dagen?”. Tal med dit diabetesteam om, hvorvidt din behandling stadig er passende for din aktuelle situation.
Starter du allerede natten med en forhøjet glukoseværdi? Du har måske spist sene aftensnacks men ikke injiceret nok insulin, eller du kan have undervurderet kulhydraterne i din aftensmad, eller du kan have haft et forkert insulin-til-kulhydratforhold (ICR) for aftenen. Eller du har måske spist en stor aftensmad meget sent, hvilket stadig øger dit glukoseniveau mange timer senere. I et sådant tilfælde hjælper det at lade 3 til 4 timer passere mellem det seneste store måltid og sengetiden.
💡For at opnå en god fasteværdi er det af afgørende betydning at have en god baselineværdi (under 180 mg/dL (10 mmol/L))1, før man går i seng.
En meget hyppig årsag til forhøjede glukoseniveauer om natten er, at der ikke er nok basalinsulin til at holde dit glukoseniveau stabilt. Ved at bruge et CGM-system kan du se dette, særligt hvis dine glukoseniveauer stiger nærmest hver nat, og du kan udelukke de tidligere nævnte faktorer, som f.eks. sen aftensmad og snacks.
Leveren og nyrerne frigiver normalt løbende glukose i blodet mellem måltider og om natten for at holde glukoseniveauet på et vist niveau og opretholde kroppens grundlæggende funktioner.
Afhængigt af kropsvægten frigives der ca. 8–12 g glukose pr. time. Hvis du er insulinresistent (hvilket ofte er tilfældet ved type 2-diabetes), kan denne mængde være betydeligt højere. For at transportere denne glukose ind i cellerne kræves der insulin.
Der kræves et basalt niveau af insulin til dette kontinuerlige flow af glukose. Behovene for insulin kan selvfølgelig ændre sig med tiden, enten midlertidigt eller permanent. Midlertidige ændringer forekommer f.eks., når du har infektioner, feber, allergier, eller når du er i kortisonbehandling.
Ændringerne kan også ske langsomt i løbet af flere måneder og år, f.eks. når vi tager på eller taber os i vægt, når vi bliver ældre, eller ved hormonændringer som overgangsalderen hos kvinder.
💡Hvis du har mistanke om, at din tilførsel af basalinsulin om natten ikke er tilstrækkelig, skal du tale med dit diabetesteam for at finde ud af, om det er nødvendigt at justere din behandling.
Der forekommer ofte insulinresistens ved type 2-diabetes eller ved fedme (særligt ved øget mavefedt). Insulinresistens betyder, at insulinen ikke længere interagerer korrekt med celler og organer.
Når der forekommer insulinresistens, frigiver leveren mere glukose i blodet, og glukosen akkumuleres samtidigt i blodet, fordi den ikke længere kan frigives til cellerne, da de ikke længere reagerer på insulin. Som et resultat af dette stiger glukoseniveauerne om natten og morgenen, også selvom man ikke har spist noget om natten. Dit glukoseniveau når muligvis ikke det ønskede målområde på trods af høje insulindoser, hvilket kan være meget frustrerende.
💡Hvis du har problemer med høje glukoseniveauer pga. insulinresistens, kan problemet ikke løses med insulin alene, da det ikke længere fungerer godt. Men du kan heldigvis arbejde med årsagerne til insulinresistens.
Hvis det overhovedet er muligt, skal du prøve at få indarbejdet noget motion i din hverdag. En gåtur på 20 minutter efter aftensmaden kan være nok til at forbedre dit glukoseniveau under faste. Motion kan forbedre insulinresistensen og gøre kroppens celler mere følsomme over for insulinfunktionen, hvilket giver glukosen mulighed for nemmere at komme ind i cellerne og betyder, at der skal bruges mindre insulin. Læs “Hvad gør motion for vores kroppe og glukoseværdier?” for at få flere oplysninger.
En stor medvirkende faktor til insulinresistens er øget mavefedt. Når du taber kropsfedt, bliver dine celler og din lever mere følsomme over for insulin igen, og dine glukoseniveauer om natten og ved faste forbedres. Spørg dit diabetesteam om diabetesmedicin, der kan hjælpe dig med at tabe dig.
Kulhydrater er ikke de eneste næringsstoffer, der kan øge dit glukoseniveau. Vidste du, at måltider, der indeholder meget fedt og protein, også kan medføre øgede glukoseniveauer med en tidsforsinkelse? Hvis du f.eks. er med til en grillaften om sommeren og spiser mere kød end normalt, eller hvis du nyder en stor skål nødder foran fjernsynet, så kan dit glukoseniveau om natten stige.
Afhængigt af den mængde fedt og protein, du spiser, kan glukoseniveauet stige efter ca. 3 til 8 timer. På den ene side omdannes nogle proteinbyggeklodser (aminosyrer), der påvirker blodsukkeret, selv til glukose. Men nogle aminosyrer medfører øget frigivelse af glukagon, der får leveren til at frigive mere glukose.
💡Hvis du ser en forbindelse mellem måltider med et højt niveau af fedt og et højt niveau af proteiner og natlige stigninger i dit glukoseniveau i dine CGM-værdier, kan du tale med din diabetesbehandler om, hvorvidt det giver mening for dig, at tage de såkaldte fedtprotein-enheder med i betragtning. Hvis du bruger insulinpumpebehandling, kan der bruges dobbelt bolus eller kombineret bolus til at dække den seneste glukosestigning, der er forårsaget af fedtprotein-enheder. Ved brug af injektioner kan det være nødvendigt at opdele insulinmængden for fedtprotein-enheder i to injektioner.
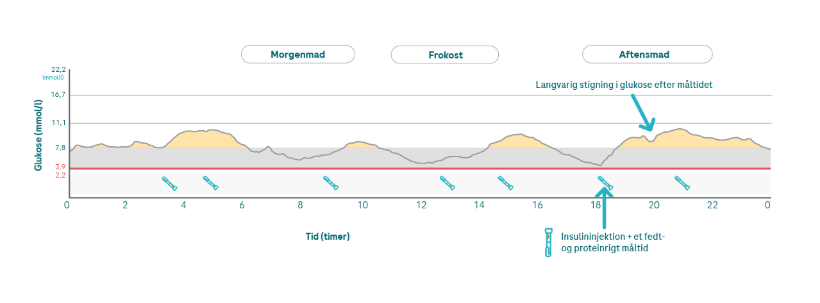
Et måltid, der indeholder fedt og protein (aftensmad med fisk), øger glukoseniveauet i 6 timer efter måltidet.
Vidste du, at for lidt søvn eller dårlig søvnkvalitet kan medføre øgede fasteværdier? Den anbefalede mængde søvn er mellem 7 og 9 timer pr. nat.4 Hvis du sover betydeligt mindre, eller hvis du har dårlig søvnkvalitet, øges dine insulinbehov og din appetit!
Hypoglykæmi om natten kan også være en årsag til et højt glukoseniveau ved faste. Under hypoglykæmi frigives der adrenalin, der resulterer i en frigivelse af glukose fra leveren og medfører en stigning i glukoseniveauet med en tidsforsinkelse. Nogle gange kan man dog bare have drukket for meget juice eller spist for meget sukker eller søde sager ved natlige hypoglykæmi.
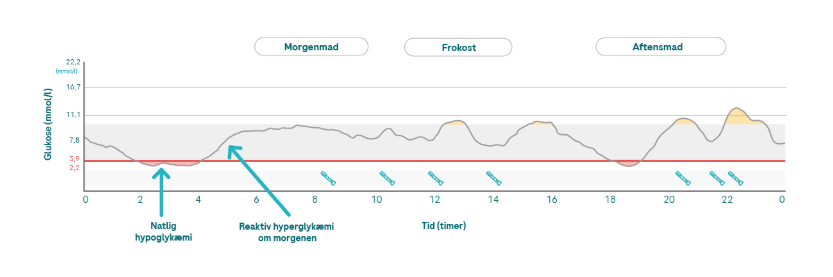
💡Først of fremmest er det vigtigt at finde ud af, hvad der har forårsaget den natlige hypoglykæmi. Du må ikke korrigere øgede glukoseniveauer for intensivt med insulin for at undgå risikoen for hypoglykæmi. Glukosedepoterne i leveren opfyldes igen med en tidsforsinkelse med glukose fra blodet, hvilket resulterer i et fald i glukoseniveauerne.
Mange personer med diabetes har som en vane foretrukne insulininjektionssteder og ændrer ikke disse ofte. Brug af de samme hudområder gentagne gange og genbrug af nålen kan ændre vævet. Dette gælder også for brugere af insulinpumper, som også indsætter infusionssættet det samme sted altid. Nogle vaner kan medføre palpabel hærdning og i nogle tilfælde en tydelig fortykning, også kaldet lipohypertrofi. Hvis du injicerer insulin i en lipohypertrofi, kan insulinkoncentrationen i blodet blive reduceret med en tredjedel sammenlignet med injektioner i sundt væv. Maksimale stigninger i glukoseværdier efter indtagelse af mad er således meget mere udtalte.
💡Føl efter på dine injektionssteder for at kontrollere, om der er gummiagtige hævelser eller ikke-synlig hærdning. Undgå disse steder, indtil vævet er normalt igen, værd opmærksom på at dette kan tage flere måneder eller år. Når du skifter til andre injektionssteder, skal du muligvis reducere din insulindosis. Tal med din diabetesbehandler, før du foretager justeringer.
Den bedste strategi til at undgå yderligere lipohypertrofi er følgende:
For at opnå en ensartet insulineffekt hver nat er det vigtigt at blande mellemlangtidsvirkende insulin, før du injicerer disse i dit lår, før du falder i søvn. Hvis du bruger langtidsvirkende insulinanaloger, er det ikke nødvendigt at blande disse, og de kan injiceres i maven eller låret.
En CGM-sensor er et fantastisk værktøj til at vise dig og dit diabetesteam historikken for dine glukoseværdier og hjælpe dig med at finde ud af, hvad der påvirker dine niveauer om natten og morgenen.
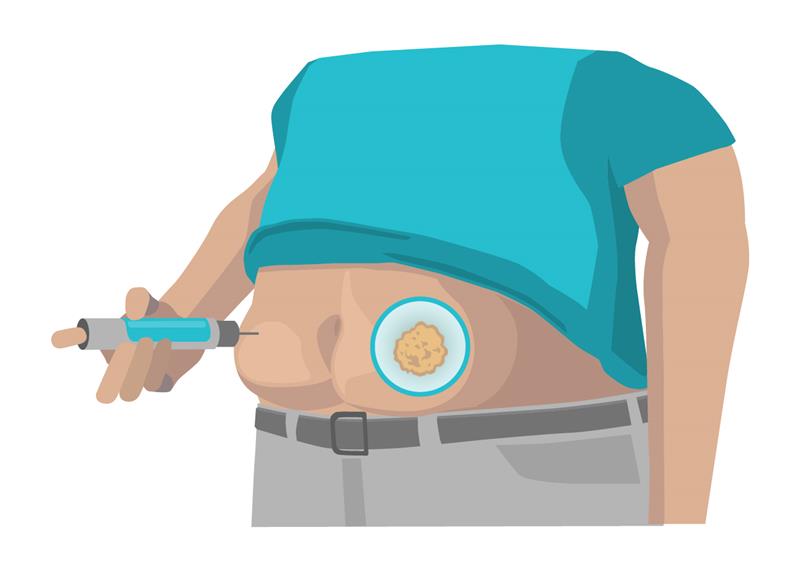
Injektion i lipohypertrofi på maven.
Fås efter forespørgsel
Accu-Chek Nyhedsbrev
Få nyheder og tips til at leve med diabetes leveret direkte i din indbakke.
Tilgængelig mandag til fredag fra kl. 8 til kl. 16 både online og pr. telefon.
📞 Kontakt os på telefon: +45 80828471